


INTERVIEW



頭蓋骨を開けないで血管内でする治療とその未来
がん・心臓病に次いで、日本における死因第3位の脳卒中。近年若年層でも発症する人が増えています。そんな中、一人でも多くの患者さんを救うため、「一脳外科医として成長し続ける」、「クオリティの高い組織を創る」というビジョンを掲げ、患者さんの治療を行う先生が居ます。
横浜新都市脳神経外科病院で院長、そして脳外科医として活躍する森本先生に、お話を伺いました。
脳神経外科なので脳に関する様々な病気がありますが、その中でも脳卒中の方が圧倒的に多いです。脳卒中とは、脳の血管が詰まったり(脳梗塞)、破れたり(脳出血、くも膜下出血)してしまう病気です。
今までは高齢の方がかかりやすい病気だったのですが、ここ5年程、働き盛りの30-40代の患者数が徐々に増えているんです。有名な方では、Mr. Childrenの桜井さん、globeのKEIKOさんなどがいらっしゃいますね。
これは食生活の欧米化による生活習慣病が関係している事が多いです。それ以外にも、長時間労働や不規則な生活によって、疲労やストレスが溜まっている状態が続くことで、脳の血管が破裂したり閉塞することもあるんです。
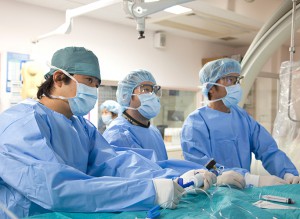

脳卒中は一度発症すると死に至る可能性も高く、幸い命が助かっても、その後の生活に大きな影響を及ぼしかねません。そんな中で一人でも多くの患者さんを救うために、民間病院ならではの「対応の早さ」を生かした治療を行っています。
脳卒中は時間との戦いなので、「医療サイドが24時間365日、迅速な対応をする」ことが重要です。大学病院などでは、様々な診察科や部署がある事で、幅広い分野での特殊な専門治療が可能な反面、部署間を越えての素早い連携が難しくなります。一方、当院のような専門民間病院では、部署間の垣根を低くすることで、いつでも迅速な連携が可能となり、対応の柔軟性を高められます。それにより、部署を超えたチーム治療に取り組む事が可能になるんです。具体的に言うと、看護師や放射線技師、リハビリテーション技師、薬剤師などが、ただ医師の指示を受けるだけでなく、互いの領域の知識や情報を共有する事で、患者さんに対しチームとしてよりクオリティの高い治療を行うことができます。
例えば、救急患者さんが運ばれてきたときに、それぞれの部署が、自分の役割や全体的な流れを十分に理解していれば、より早く治療を開始することが出来ます。
また、脳卒中の患者さんの場合、倒れた直後は医師の役割が重要になりますが、本当に大切なのは、その後のリハビリ期です。その時期に、一番長く患者さんと接する看護師や、リハビリテーション技師が医師と同じ位の情報を持っていると安心ですよね。そういった事からも、カンファレンス(症例検討会)などを通じて、まめにチーム内での情報共有し、協力・連携体制を整えています。そういった事ができるのも、民間病院ならではだと思いますね。

後は、手術の方法も状態によって選択できるようにしています。
これまで脳卒中の手術は、頭蓋骨を開いて治療する開頭手術のみでしたが、20年ほど前から血管の中にカテーテルという管を通して、血管のコブ(動脈瘤)をコイルで詰めたり、血管を詰まらせる血栓を除去したり、狭くなった血管を広げたりする、「血管内治療」という方法も出てきました。
全く頭を触らず血管の中から治療できるので、患者さんの体へのダメージも少なく、手術時間の短縮にもなります。
病状によっては開頭手術の方がよい場合があるのと、血管内治療がまだ新しい技術と言えるので、実施している病院も全体の半分位ですが、私は医師になった当初から学んで実践してきました。
医学生の頃から、患者さんのQOL(生活の質)を大事にし、満足してもらえる医師になりたかったので、これらの強みを生かして、より安全な方法で、一人でも多くの患者さんを救いたいと思っています。
PROFILE

医療法人社団明芳会 横浜新都市脳神経外科病院 院長
森本 将史
横浜新都市脳神経外科病院・院長。大阪市出身、京都大学病院などで脳外科医を経験後、現在の病院で500人を率いるプレイングマネージャーとして脳外科医と院長を兼任。趣味はトライアスロン。
MOVIE